外籍教师头痛“炸裂”,神经外科团队深夜紧急“拆弹”
“Thank you,guys!”,4月24日上午9点,例行查房临近尾声,病床上的尼克(化名)对神经外科谢正兴主任一行竖起大拇指,郑重表达感谢,就在11天前,这位在我市任教的外籍教师曾与死神擦肩而过。
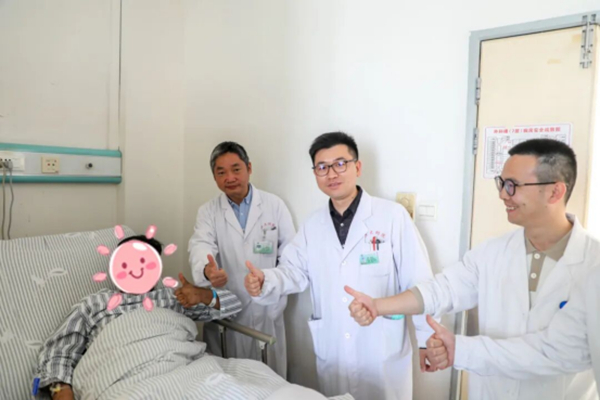
4月13日深夜,尼克在家中突然晕倒被送往我院救治,检查提示其颅内动脉瘤破裂,该病死亡率达30%-40%,一旦发生二次破裂出血死亡率可超过60%。
用最短的时间,精准拆除脑内这颗随时可能再次被“引爆”的“炸弹”,成为神经外科团队的深夜紧急任务,他们不负众望,凭借一场出色的介入手术,成功守护了尼克的生命。
4月13日晚7时左右,40岁的尼克在家中毫无征兆地晕倒在地,妻儿呼之不应。约10分钟后,尼克逐渐恢复意识,紧接着便是炸裂般的头痛席卷而来,据尼克描述,这种痛感是他从未经历过的,痛到怀疑人生。
尼克随即被救护车送至我院急诊中心,头颅CT检查提示蛛网膜下腔出血,进一步头颅CTA(CT血管造影)确诊为前交通动脉瘤破裂导致的脑出血。
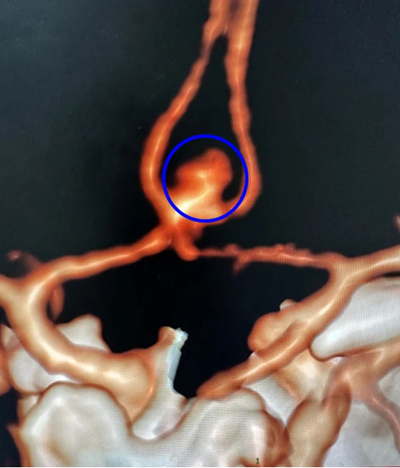
破裂的前交通动脉瘤
这一诊断,让前来会诊的神经外科副主任医师周加浩立刻绷紧了神经。“动脉瘤突然破裂,血液瞬间涌入蛛网膜下腔,引发了一场致命的‘脑风暴’。”周主任解释,脑动脉瘤被称为大脑里的“不定时炸弹”,平时藏得极深,大多数人没有任何症状,发生破裂后的病残率、死亡率很高,更凶险的是,动脉瘤破裂后72小时内存在二次破裂高峰,一旦再次出血,死亡率将直线飙升。
每一分每一秒,都是与死神竞速。
传统的颅内动脉瘤手术需要开颅,用钛夹夹闭动脉瘤颈,创伤大、手术过程长,患者恢复慢、并发症多。而介入栓塞术作为一种血管内介入治疗术式,不需要开颅,也无需动刀,超微创,恢复快,成为目前动脉瘤治疗的主流。
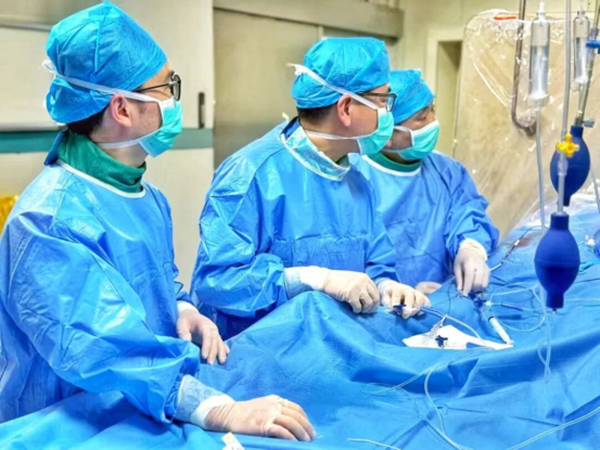
周主任用英语跟家属交代了病情的严重性,详细介绍动脉瘤的手术方案及风险,家属商量后决定行血管内介入治疗。在谢主任的组织下,脑血管介入小组周加浩、邓引生副主任医师及方震主治医师立即进入手术室实施手术:从大腿根部股动脉做一个针眼大的穿刺口,成功置入血管鞘,为导管输送搭建安全通道。接着,将纤细的微导管在DSA(脑血管造影)引导下,顺着股动脉缓缓送入,穿过髂动脉、腹主动脉、颈动脉,谨慎避开颅内复杂的血管分支,精准抵达动脉瘤所在位置。定位确认无误后,团队通过微导管,将弹簧圈缓慢送入动脉瘤腔内,弹簧圈逐渐展开并填充,逐步封堵动脉瘤腔,阻断血流进入,从根源上杜绝再次破裂出血的可能。手术结束后只留下针眼大的伤口。
“你看,这是我的女儿,她在家等我回去。”病床上的尼克精神饱满,拿起手机给谢主任一行分享女儿的萌照。从来院时的头痛欲裂,到如今的神态自若、侃侃而谈,尼克坦言:我的家属也咨询了我们当地的医生朋友,他们建议是吃药,如果身体足够强壮,也许就能挺过来。幸亏我在这里,遇到了这么好的医疗团队!”

尼克康复出院前,其所任教的学校代表特意赶来医院,为团队赠送锦旗表达感谢。
很多人一听到动脉瘤,第一反应是长了肿瘤,然后动脉瘤并不是瘤,它更像脑血管壁上鼓起的“小气球”。因为血管壁局部薄弱,在血流长期冲击下鼓出一个小囊泡,平时安安静静,一旦破裂,就会引发致命的蛛网膜下腔出血,堪称藏在大脑里的“隐形炸弹”。
颅内动脉瘤在人群中的患病率约为3%~7%,也就是说,大约每100个人里,就有3-7个人的大脑里藏着这样一个“不定时炸弹”。不过,大部分动脉瘤都是安静的隐患,年破裂率仅为0.1%~1%,但一旦破裂,情况就会变得异常凶险。
动脉瘤破裂前,大多毫无征兆,一旦破裂,会立刻出现“这辈子最痛的头痛”,还可能伴随恶心呕吐、脖子僵硬、畏光、意识模糊,严重时直接昏迷、呼吸心跳骤停,黄金抢救时间非常有限。
头颅CT是判断出血的首选,脑血管造影(DSA)是诊断动脉瘤的金标准,它能精准定位瘤体。对于未破裂的脑动脉瘤,要在根据其位置、大小、形态以及和周围血管的关系,决定随访或手术治疗。

 当前位置:
当前位置:
